Najczęstsze niedobory u dzieci. 7 składników odżywczych, na które trzeba zwrócić szczególną uwagę.

Oczywiście wszystkie składniki odżywcze są ważne i potrzebne dla prawidłowego rozwoju dziecka. Jednak jest kilka kluczowych, na które trzeba zwrócić szczególną uwagę. Dlaczego? Dlatego, że już w wieku niemowlęcym zdarzają się niedobory tych składników i mogą mieć znaczący wpływ na zdrowie i inteligencję dziecka.
W tym wpisie zebrałam dla Ciebie najważniejsze informacje o składnikach pokarmowych, których niedobory pojawiają się zarówno u małych, jak i u starszych dzieci.
1. Żelazo
Najczęstszym z najczęstszych jest NIEDOBÓR ŻELAZA, dlatego poświęcę mu najwięcej miejsca. Szczególnie narażone są niemowlęta karmione piersią, jak i dzieci poniżej drugiego roku życia, u których podstawę diety nadal stanowi mleko i jedzą niewiele produktów stałych. U starszych dzieci niedobory pojawiają się głównie w okresach intensywnego wzrostu – u sześciolatków i później w czasie dojrzewania.
Dlaczego jest ważne?
Żelazo pomaga w dostarczaniu tlenu do komórek. Jego odpowiednia ilość w organizmie jest ogromnie istotna, szczególnie w okresach intensywnego wzrostu. Żelazo odgrywa znaczącą rolę w rozwoju mózgu. Niedobór żelaza u małych dzieci może powodować obniżoną odporność oraz hamować rozwój fizyczny i umysłowy dziecka. Częstym objawem niedoborów żelaza są problemy z koncentracją w wieku szkolnym. Badania pokazały, że niedobór żelaza często występuje u dzieci z ADHD oraz chorobami ze spektrum autyzmu [1].
Ile żelaza dziennie potrzebuje Twoje dziecko?
Według aktualnych norm* żywienia człowieka dla populacji polskiej z 2017 roku zapotrzebowanie na żelazo jest zależne od wieku i wynosi:
- 7-12 miesięcy – 11 mg (to bardzo dużo!)*
- 1-3 lat – 7 mg
- 4-9 lat – 10 mg
- 10-13 lat – 8 mg
- 14-18 lat – 11 mg dla chłopców i 15 mg dla dziewczynek
*Przy opracowywaniu norm żywienia przyjęto założenie, że mogą one przewyższać zapotrzebowanie większości osób w każdej grupie. Normy nie muszą być bezwzględnie realizowane każdego dnia, lecz w zależności od składnika – w ciągu kilku, kilkunastu lub kilkudziesięciu dni.
Tabelka poniżej pokazuje jak dużo powinno zjeść niemowlę karmione piersią w drugim półroczu życia aby sprostać tym normom i zapewnić sobie 11 mg żelaza…
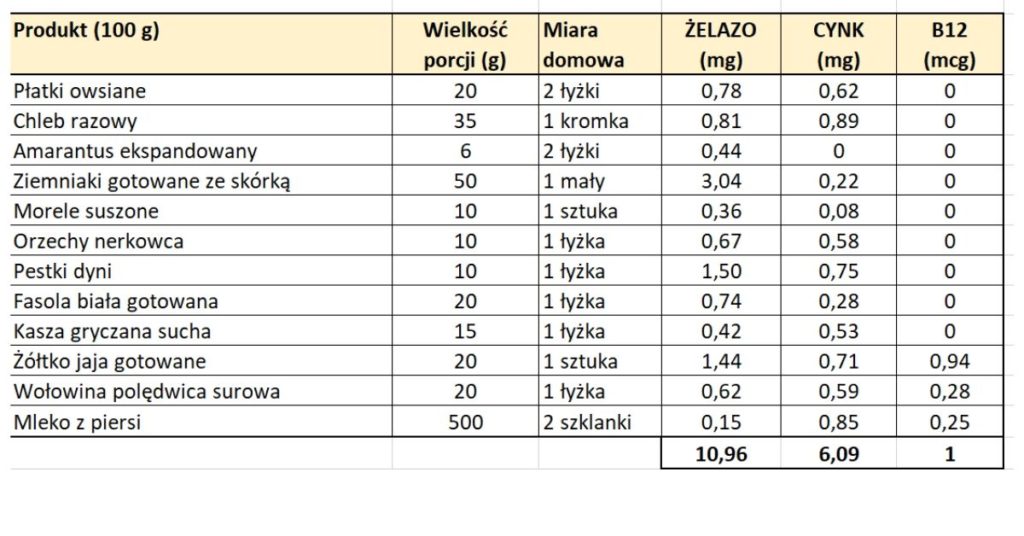 Dużo, prawda? Szczególnie u dzieci karmionych piersią trudno jest dostarczyć 11 mg żelaza dziennie. U dzieci karmionych mlekiem modyfikowanym (MM) jest łatwiej bo w 500 ml MM jest aż 5 mg żelaza. Ale jest jeszcze druga strona medalu – żelazo z mleka kobiecego wchłania się znacznie lepiej niż żelazo z mleka modyfikowanego.
Dużo, prawda? Szczególnie u dzieci karmionych piersią trudno jest dostarczyć 11 mg żelaza dziennie. U dzieci karmionych mlekiem modyfikowanym (MM) jest łatwiej bo w 500 ml MM jest aż 5 mg żelaza. Ale jest jeszcze druga strona medalu – żelazo z mleka kobiecego wchłania się znacznie lepiej niż żelazo z mleka modyfikowanego.
Dlatego nie martw się jeśli karmisz piersią, a Twoje dziecko nie daje rady zjeść codziennie tylu produktów. Tak jak napisałam powyżej, normy są zawyżone – tak na wszelki wypadek i jednakowe dla wszystkich – zarówno dla mięsożerców, jak i dla wegetarian, a wiadomo, że z mięsa żelazo przyswaja się dużo lepiej niż z roślin. Większość dzieci w drugim półroczu życia potrzebuje mniej niż 11 mg żelaza dziennie, ale nadal potrzebuje sporo jak na swój wiek i pojemność żołądka.
Czy Twoje dziecko może mieć niedobór żelaza?
Już od około 6 miesiąca życia zapasy żelaza, które zostały zgromadzone w organizmie dziecka jeszcze w okresie ciąży, powoli wyczerpują się. Dziecko rośnie wówczas bardzo intensywnie, a mleko mamy nie zawiera wystarczającej ilości żelaza. To dlatego tak ważne jest, aby nie opóźniać rozszerzania diety. I jak już rozszerzamy dietę, to nie wystarczą same warzywa i owoce przez cały miesiąc. Już od początku rozszerzania diety należy proponować dziecku produkty bogate w żelazo.
Szacuje się, że problem dotyczy do 14% dzieci na świecie, poniżej drugiego roku życia. Dlatego Amerykańska Akademia Pediatryczna (APP) zaleca profilaktyczne badanie poziomu żelaza u wszystkich dzieci pomiędzy 9. a 12. miesiącem życia.
W Stanach Zjednoczonych obowiązuje wzbogacanie mąki żelazem (podobnie jak u nas obowiązkowe jest jodowanie soli kuchennej). Ponadto większość produktów zbożowych przeznaczonych dla niemowląt jest tam wzbogacana w żelazo. W związku z tym, sprostanie zaleceniom odnośnie odnośnie dziennej dawki żelaza w USA jest znacznie łatwiejsze niż w Polsce, a mimo wszystko niedobory żelaza w wieku niemowlęcym i w drugim roku życia nie należą tam do rzadkości, bo występują u około 6% dzieci! Ciekawe jak to jest u nas w Polsce. Niestety nie mam takich danych.
Objawy niedoboru żelaza: bladość, ospałość, apatia, męczliwość, łamliwe paznokcie, problemy z koncentracją (zauważalne dopiero u starszych dzieci) oraz zahamowanie wzrostu.
Dziecko jest narażone na niedobór żelaza jeżeli:
- jest wcześniakiem i/lub urodziło się ze zbyt niską masą urodzeniową(<2500 g)**
- mama miała anemię w III trymestrze ciąży
- jest w czasie rozszerzania diety i nie otrzymuje produktów bogatych w żelazo
- je bardzo wybiórczo, unika jedzenia mięsa, ryb, jaj i roślin strączkowych
- rozszerzasz dietę metodą BLW i dziecko zjada bardzo niewielkie ilości produktów bogatych w żelazo
Jak zapewnić dziecku odpowiednią ilość żelaza?
Aby zapobiec niedoborom, produkty bogate w żelazo należy podawać niemowlętom i małym dzieciom minimum 2-3 razy dziennie!
Jeżeli rozszerzasz dietę wyłącznie metodą BLW to produkty bogate w żelazo powinny znaleźć się w każdym posiłku stałym, który proponujesz dziecku – 4-5 razy dziennie!
Najlepsze źródła żelaza: wątróbka, czerwone mięso, żółtko jaja, rośliny strączkowe (soczewica, fasola i ciecierzyca), zboża takie jak: amarantus, płatki owsiane, gryka, ale również nasiona dyni i słonecznika, sezam niełuskany, tahini, ziemniaki ze skórką.
Tabelę produktów z wysoką zawartością żelaza w przeliczeniu na dziecięcą porcję możesz pobrać TUTAJ.
 Niestety żelazo pochodzące z roślin (niehemowe) może wchłaniać się nawet kilkanaście razy słabiej niż żelazo hemowe pochodzące z mięsa i ryb.
Niestety żelazo pochodzące z roślin (niehemowe) może wchłaniać się nawet kilkanaście razy słabiej niż żelazo hemowe pochodzące z mięsa i ryb.
Aby ułatwić wchłanianie żelaza należy zawsze podawać produkty bogate w żelazo razem z produktami bogatymi w witaminę C, takimi jak: surowa natka pietruszki, owoce i warzywa (najlepiej surowe lub krótko gotowane).
Wchłanianie żelaza będzie utrudnione jeśli do posiłku podasz herbatę, również zieloną, białą czy ziołową! Podobnie kawa zbożowa może ograniczać wchłanianie żelaza. Produktów bogatych w żelazo nie należy popijać mlekiem, ani łączyć z produktami nabiałowymi, bo wapń z mleka i nabiału również może utrudniać wchłanianie żelaza, aczkolwiek ta teoria nie jest w 100% potwierdzona [6].
Jeżeli Twoje dziecko je bardzo mało posiłków stałych, nie zjada produktów bogatych w żelazo lub rośnie bardzo szybko (przybiera na masie znacznie więcej niż rówieśnicy i utrzymuje się w górnych granicach siatek centylowych) to zdecydowanie warto zbadać poziom żelaza w organizmie. Porozmawiaj o tym ze swoim pediatrą.
Jak prawidłowo zbadać poziom żelaza?
Aktualnie zaleca się wykonanie dwóch badań – morfologii i ferrytyny. Tradycyjne badanie poziomu żelaza we krwi nie ma sensu, bo często pokazuje, że ilość żelaza we krwi jest prawidłowa, podczas gdy magazyn żelaza jest już na wyczerpaniu. Ferrytyna to wskaźnik, który pozwoli wcześnie wykryć, że magazyn żelaza w organizmie wyczerpuje się, zanim jeszcze obniży się poziom hemoglobiny we krwi. Ferrytyna poniżej 30 mcg/L wskazuje na niedobór żelaza, a poniżej 10 mcg/L na anemię z niedoboru żelaza. Stan zapalny w organizmie może fałszywie podwyższać poziom ferrytyny. Dlatego anemię diagnozuje się rozpatrując zarówno poziom ferrytyny, jak i hemoglobiny. O anemii mówimy wtedy, gdy hemoglobina jest na poziomie poniżej 11 g/dL u dzieci poniżej 10 lat i poniżej 12 g/dL u dzieci powyżej 10 lat [6].
**Dzieci z grup ryzyka (wcześniaki i z dzieci z niską masą urodzeniową) mają zazwyczaj zalecaną suplementację żelazem już w pierwszym półroczu życia.
2. Cynk
Dlaczego cynk jest istotny?
Niedobory cynku mogą powodować spowolnienie wzrostu oraz niższą odporność u dzieci [3].
Czy Twoje dziecko może mieć niedobór cynku?
Niedobory cynku występują znacznie rzadziej niż niedobory żelaza, ale jednak występują i często pozostają niedostrzeżone, również w krajach wysokorozwiniętych [4]. Na niedobory narażone są szczególnie niemowlęta z niską masą urodzeniową, których mamy miały niedobory cynku w okresie ciąży, którym opóźnia się rozszerzanie diety i które w drugim półroczu życia nie spożywają produktów zawierających cynk [3]. Niedobory cynku mogą objawiać się spowolnieniem rozwoju, częstymi infekcjami dróg oddechowych, biegunką oraz problemami skórnymi.
Ile cynku dziennie potrzebują dzieci?
- 6 – 12 miesięcy – 3 mg
- 1-3 lat – 3 mg
- 4-9 lat – 5 mg
- 10-12 lat – 8 mg
- 13- 18 lat – 9 mg dziewczynki i 11 mg chłopcy
Źródła cynku
Najlepszymi źródłami cynku w diecie są czerwone mięso, wątróbka, ryby, strączki, zboża pełnoziarniste oraz sery. Cynk, podobnie jak żelazo, lepiej wchłania się z produktów zwierzęcych niż z roślinnych.
Zauważ, że te same produkty, które stanowią najbogatsze źródła żelaza są jednocześnie najbogatszymi źródłami cynku, oraz dodatkowo znajdziemy cynk w nabiale. Jeżeli dziecko otrzymuje produkty bogate w żelazo, w odpowiedniej ilości i częstotliwości to prawdopodobnie otrzymuje również odpowiednią ilość cynku [2]. Jeżeli natomiast okazałoby się, że cierpi na anemię z powodu niedoboru żelaza, a z wywiadu wynika, że jego dieta jest uboga w cynk to warto oprócz suplementacji żelaza rozważyć także suplementację cynku [5].
Niedobór cynku trudno stwierdzić na podstawie samych badań z krwi. Diagnozując niedobór cynku należy brać pod uwagę zarówno zawartość cynku w surowicy krwi, jak i występujące u pacjenta symptomy oraz szacując ilość cynku zawartego w diecie pacjenta [4].
3. Witamina B 12
Jeżeli Ty i Twoje dziecko nie jesteście na diecie wegetariańskiej lub wegańskiej to niedobór witaminy B 12 prawdopodobnie Was nie dotyczy i możecie przejść do kolejnego punktu.
Dlaczego jest istotna?
Niedobór witaminy B 12, podobnie jak niedobór żelaza, może prowadzić do rozwoju anemii i powodować zahamowanie rozwoju zarówno fizycznego, jak i umysłowego.
Ile witaminy B 12 potrzebują dzieci?
Wg aktualnych Norm Żywienia dla populacji polskiej:
- 0 – 6 miesięcy – 0,4 mcg
- 7 – 12 miesięcy – 0,5 mcg
- 1 – 3 lat – 0,9 mcg
- 4 – 6 lat – 1,2 mcg
- 7 – 9 lat – 1,8 mcg
Źródła B 12: mięso, ryby, jaja, nabiał.
Czy Twoje dziecko może mieć niedobór?
Narażone są przede wszystkim dzieci na dietach wegańskich (100% roślinnych), ale niedobory zdarzają się również wśród wegetarian, którzy unikają tylko mięsa (spożywają jaja i nabiał). Dzieci na dietach wegetariańskich i wegańskich powinny otrzymywać suplement witaminy B 12.
Jeśli mama karmiąca unika jedzenia mięsa i ryb i nie stosuje suplementu B 12 to ilość tej witaminy w mleku z piersi również może być zbyt mała! Wówczas dziecku grozi niedobór B12 już w pierwszym półroczu życia, co może mieć bardzo poważne konsekwencje zdrowotne.
Objawami niedoboru B12 są bladość skóry, ospałość, częste poczucie zmęczenia, niskie ciśnienie, wymioty i biegunka, zahamowanie rozwoju. Jeśli masz jakiekolwiek podejrzenia, że dziecko może mieć niedobór B12 to warto zbadać jej poziom we krwi.
4. Wapń
Czemu jest istotny?
Chyba wszyscy wiemy, że wapń jest niezbędny do budowy mocnych kości i zębów. To bardzo ważne, aby we wczesnym dzieciństwie zgromadzić odpowiednie zapasy wapnia w organizmie, aby zapobiec krzywicy u dzieci, a następnie osteoporozy w wieku późniejszym.
Ile wapnia dziennie potrzebuje dziecko?
Według Norm Żywienia dla populacji polskiej z 2017 roku, w zależności od wieku, dzieci potrzebują:
- 1-3 lat – 700 mg
- 4-18 lat – 1000 mg
Jak zapewnić dziecku odpowiednią ilość wapnia?
W pierwszym roku życia, zarówno niemowlętom karmionym mlekiem mamy na żądanie, jak i niemowlętom karmionym mlekiem modyfikowanym – wapnia na pewno nie brakuje. Problem pojawia się czasami po zakończeniu karmienia piersią.
Szklanka (250 ml) mleka krowiego, podobnie jak szklanka mleka modyfikowanego (dla dzieci po 1 roku życia) zawiera ok. 300 mg wapnia. Podobną ilość wapnia zawierają napoje roślinne wzbogacane w wapń.
Jeżeli dziecko nie jest uczulone na białka mleka krowiego i spożywa ok. dwóch porcji nabiału dziennie (na przykład szklanka mleka + jogurt naturalny lub kawałek sera podpuszczkowego) to prawdopodobnie spożywa wystarczającą ilość wapnia.
Jeżeli dziecko nie lubi mleka i nabiału, ma alergię na białka mleka krowiego lub unikasz podawania nabiału z jakichkolwiek innych powodów to z pomocą przyjdą Wam napoje roślinne wzbogacane w wapń. Zapewnienie odpowiedniej ilości wapnia z samych roślin i sardynek jest naprawdę trudne do osiągnięcia u małych dzieci.
Źródła wapnia: jogurt naturalny, sery, mleko lub napój roślinny wzbogacany w wapń, sardynki, sezam niełuskany, jarmuż, kapusta, brokuły, fasola, suszone figi, pomarańcze.
Więcej na temat roślinnych źródeł wapnia znajdziesz w TYM artykule. Niestety domowe mleka roślinne, nawet te z migdałów, nie zawierają odpowiedniej ilości wapnia.
5. Witamina D
Czemu jest istotna?
Witamina D pomaga przetransportować wapń do kości, co oznacza, że jej niedobór uniemożliwia zbudowanie mocnych kości i zębów.
Ile witaminy D potrzebuje Twoje dziecko?
Potrzebna ilość witaminy D jest zależna od masy ciała, wieku, kondycji zdrowotnej. Według aktualnych norm żywienia człowieka, u zdrowych dzieci, bez niedoborów i z typową dla ich wieku masą ciała zaleca się następujące dawki dzienne:
- 0-12 miesięcy – 10 mcg /400 IU
- 1-18 lat – 15 mcg /600 IU
Jak zapewnić odpowiednią dawkę witaminy D?
Bardzo trudno jest dostarczyć odpowiednią dawkę witaminy D wraz z dietą. Pewne jej ilości występują w tłustych rybach, serach, żółtku jaja i w pieczarkach, ale należałoby codziennie zjadać bardzo duże ilości tych produktów, co u dzieci wydaje się niemożliwe. Najlepszym sposobem na dostarczenie organizmowi odpowiedniej ilości witaminy D jest regularna ekspozycja na słońce. Niestety, dni słonecznych w naszym kraju jest niewiele, a do tego używamy wówczas filtrów słonecznych, które uniemożliwiają syntezę witaminy D. Zatem musimy polegać na suplementacji.
UWAGA! Mleka modyfikowane zawierają witaminę D. Dziecko karmione mlekiem modyfikowanym (MM), które wypija ok. 600 ml MM dziennie, prawdopodobnie nie potrzebuje dodatkowego suplementu. Jeśli masz wątpliwości czy Twoje dziecko otrzymuje odpowiednią dawkę witaminy D porozmawiaj o tym z pediatrą lub dietetykiem. Warto co jakiś czas zbadać poziom witaminy D we krwi.
6. DHA
Czemu są istotne?
Nienasycone kwasy tłuszczowe omega 3 są potrzebne dla prawidłowego rozwoju mózgu oraz systemu odpornościowego Twojego dziecka. Odpowiednią ich ilość należy zapewnić już w II trymestrze ciąży, ale i potem, w pierwszych latach życia dziecka.
Czy wiesz, że ok. 50% mózgu stanowi tłuszcz? I większość z tego tłuszczu to są właśnie kwasy Omega 3.
Wyróżniamy trzy główne kwasy omega 3. Dwa z nich – EPA (eikozapentaenowy) i DHA (dokozaheksaenowy) są szczególnie istotne i znajdujemy je głównie w tłustych rybach morskich. Trzeci kwas tłuszczowy ALA (alfa-linolenowy) znajduje się w roślinach – np. w siemieniu lnianym oraz orzechach włoskich.
Organizm ludzki ma zdolność konwertowania kwasu ALA do EPA i DHA, ale stopień tej konwersji jest mały – szacuje się, że na poziomie ok. 5% i nie wiadomo czy ta konwersja zachodzi u wszystkich ludzi. Dlatego sugeruje się, aby dzieci, które nie jedzą ryb otrzymywały kwas DHA w postaci suplementu.
Ile DHA potrzebuje dziecko?
Według zaleceń WHO do 6 miesiąca życia dziecko powinno otrzymywać kwasy omega 3 DHA wyłącznie wraz z mlekiem mamy. Zatem ważne jest aby mama zadbała o odpowiednią ilość DHA w swojej diecie. Dzieciom, które nie mogą być karmione piersią należy wybrać mleko modyfikowane wzbogacane w DHA. Aktualnie większość formuł zawiera DHA, ale nie wszystkie!
Według norm żywienia człowieka dla populacji polskiej, począwszy od 6 miesiąca życia, zalecana dzienna dawka DHA wynosi:
- 6 – 24 miesiące – 100 mg DHA
- 2-18 lat – 250 mg DHA + EPA
Jak zapewnić dziecku odpowiednią ilość?
Odpowiednią ilość DHA zapewnisz serwując dziecku ryby 1-2 razy w tygodniu. Najwięcej DHA zawierają ryby tłuste. Otóż DHA, podobnie jak inne składniki odżywcze, nie musi być podawane codziennie w idealnej dawce 100 mg, ale może być podane np. raz w tygodniu w dawce 700 mg lub więcej.
Źródła DHA
Dla dzieci bezpieczne wydają się być następujące gatunki: łosoś, makrela, śledź, pstrąg, halibut, karp, sardynka świeża. Nie zaleca się podawania dzieciom ryb drapieżnych zawierających sporą ilość rtęci, takich jak: rekin, miecznik, tuńczyk. Roślinne kwasy omega 3 (które mogą częściowo przekształcać się w organizmie do DHA) znajdziesz w siemieniu lnianym i orzechach włoskich.
Dzieci często spożywają za mało kwasów omega 3. Rodzice obawiają się podawać ryby ze względu na ich niską jakość, zawartość rtęci oraz ości. Ponadto ryby są też jednym z najczęstszych alergenów. Musisz wiedzieć, że jeżeli nie przyzwyczaisz dziecka do smaku ryb w pierwszych dwóch latach życia to potem może to być trudne.
Jeżeli Twoje dziecko nie lubi ryb lub z jakiegoś innego powodu nie możesz ich podawać – zastosuj suplementację DHA lub DHA + EPA.
7. Tłuszcz
Dlaczego jest ważny?
Jednym z najczęściej popełnianych błędów w żywieniu małych dzieci jest ograniczanie tłuszczu. Zdarza się, że rodzice uważają tłuszcz za ciężkostrawny i w ogóle zły składnik diety. Tymczasem odpowiednia ilość tłuszczu jest bardzo ważna i niezbędna do optymalnego rozwoju fizycznego oraz do rozwoju mózgu.
Ile tłuszczu potrzebują dzieci?
Małe dzieci potrzebują procentowo więcej tłuszczu w diecie niż dorośli. W pierwszym roku życia dziecka ok. 40-50% kalorii pochodzi z tłuszczu – taki jest skład mleka kobiecego, podobnie modyfikowanego. Od 1 do 3 lat ok. 35 do 40% energii w diecie powinno pochodzić z tłuszczu, podczas gdy powyżej 4 roku życia już tylko 20-35%, podobnie jak u starszych dzieci i dorosłych.
Jak zapewnić dziecku odpowiednią ilość tłuszczu?
Do każdego posiłku stałego należy dodać niewielką ilość dobrego tłuszczu. Zalecane dla małych dzieci są: olej rzepakowy nierafinowany, oliwa z oliwek extra virgin (wybierz taką z wyższej półki, aby nie była gorzka) lub prawdziwe masło (z mleka krowiego) oraz awokado, nasiona dyni i słonecznika, orzechy.
W pierwszym roku życia należy podawać dziecku dziennie łącznie ok. 2 łyżeczek tłuszczu, a w drugim i trzecim roku życia nawet 3 lub 4 łyżeczki tłuszczu dziennie, w zależności od masy ciała i całościowej kompozycji jadłospisu. W praktyce to może wyglądać następująco:
- Śniadanie: owsianka + pół łyżeczki masła lub łyżeczka mielonych orzechów/nasion.
- II Śniadanie: kanapka z pastą z fasoli + pół łyżeczki oliwy (oliwę dodajesz do pasty) lub 1/3 dojrzałego awokado
- Obiad: Zupka warzywno mięsna z ziemniakami lub drugie danie + pół lub cała łyżeczka oleju na jedną porcję
- Kolacja: Makaron z pomidorami i soczewicą + pół łyżeczki oleju/oliwy
Ważne: Oliwa z oliwek, nierafinowany olej, pestki i orzechy zawierają cenne kwasy tłuszczowe omega 3. Niestety te kwasy są wrażliwe na wysoką temperaturę, dlatego należy dodawać je nie w trakcie gotowania, ale do lekko przestudzonego posiłku, tuż przed spożyciem.
Podsumowanie:
Zbilansowana dieta dziecka jest istotna, ale nie oczekuj, że dziecko będzie zajadało za każdym razem cały, idealnie zbilansowany posiłek. Ważne, żeby miało wybór spośród różnych pełnowartościowych składników, nie musi zjeść wszystkiego.
Jeśli martwisz się, czy dziecko otrzymuje odpowiednią ilość składników odżywczych , staraj się podawać posiłki o dużej gęstości odżywczej (szczególnie produkty z wysoką zawartością żelaza) i zapisuj wszystko co dziecko zjada przez tydzień lub dwa. W większości przypadków okazuje się, że zajada wystarczająco dużo.
Ale jeśli Twoje dziecko je bardzo wybiórczo lub jest na diecie wegetariańskiej czy wegańskiej to prawdopodobnie warto zasięgnąć porady specjalisty po to, aby upewnić się, że dziecko otrzymuje wystarczającą ilość poszczególnych składników odżywczych.
UWAGA! Zanim zdecydujesz się na podawanie jakichkolwiek suplementów – koniecznie skonsultuj to z lekarzem lub dietetykiem.
Jeśli chcesz to wyślę Ci podsumowanie tego posta w formie ściągawki na lodówkę + tabelę ze źródłami żelaza, cynku i B12 w przeliczeniu na dziecięcą porcję (dzięki czemu łatwo sprawdzisz czy podajesz dziecku dziennie odpowiednią ilość żelaza).
POBIERZ BEZPŁATNIE ŚCIĄGAWKĘ NA LODÓWKĘ
Jeżeli uważasz ten wpis za wartościowy – PODZIEL SIĘ!
Źródła naukowe:
- Pivina L., Semenova Y., Doşa M., Dauletyarova M., Bjørklund G. “Iron Deficiency, Cognitive Functions, and Neurobehavioral Disorders in Children”, J Mol Neurosci 2019 May; 68(1):1-10.
-
Modified Version of Baby-Led Weaning Does Not Result in Lower Zinc Intake or Status in Infants: A Randomized Controlled Trial“. J Acad Nutr Diet 2018 Jun;118(6):1006-1016.
-
Zinc Deficiency in Infants and Children: A Review of Its Complex and Synergistic Interactions“. Paediatr Int Child Health, 2014 Nov;34(4):279-88.
-
Bowen Ch.: “Zinc Deficiency and Toxicity in Pediatric Practice”. Curr Opin Pediatr, 2014, Oct;26(5):579-84.
-
Kelkitli E. et al. “Serum Zinc Levels in Patients With Iron Deficiency Anemia and Its Association With Symptoms of Iron Deficiency Anemia”. Ann Hamatol, 2016 Apr;95(5):751-6.
-
U.S.Department of Health and Human Services: Iron Fact Sheet for Health Proffesionals. Last update: 28.02.2020.
-
U.S. Department of Agriculture, Agricultural Research Service. FoodData Central, 2019.
-
Kunachowicz H., Nadolna I., Iwanow K., Przygoda B. „Tabele składu i wartości odżywczej żywności”. Wydawnictwo PZWL, Warszawa 2017.
-
„Żywienie i leczenie żywieniowe dzieci i młodzieży” pod redakcją Hanny Szajewskiej i Andrei Horvath, Warszawa 2017, 46-50.
- https://feedingbytes.com/2017/03/top-6-nutrients-for-children/
Przy okazji, serdecznie zapraszam Cię na mój bezpłatny mini kurs “Jak pomóc niejadkowi”. Zapisy tutaj: https://www.dziecizdrowoodzywione.pl/mini-kurs-o-niejadkach/








